Leia a seguir matéria de Raphael Kapa para o jornal O Globo, publicada em 4 de fevereiro:
‘Se você tomar esse remédio, você vai morrer’. Foi essa frase que Yago de Lima ouviu de um médico sobre uma nova droga receitada por outro profissional. A situação do jovem era delicada. Após uma tosse constante e emagrecimento, descobriu que estava com um linfoma de Hodgkin em estágio avançado. Passou por seis meses de quimioterapia, sem sucesso. Um transplante de células-tronco foi feito com sessões de quimioterapia sem interrupções, 24 horas por dia, por uma semana. Após três meses, a doença sumiu. Seis meses depois, voltou. A equipe hospitalar do Instituto Nacional de Câncer (Inca), que tratava Yago, disse ter esgotado todos os recursos possíveis.
Uma médica da instituição indicou um outro profissional, particular, o oncologista Daniel Tabak, que prescreveu uma nova droga a Yago. Ele teve reações inesperadas que o levaram ao coma. Foi nesse momento, sendo tratado pela reação do primeiro medicamento, que o jovem escutou a frase de um outro médico sacramentando seu destino. Ainda assim, Yago voltou ao doutor Tabak, que lhe apresentou uma outra nova droga, que não existia no Brasil e nem mesmo o oncologista sabia como conseguir.
— Pedimos a medicação na Justiça, mas eu não podia esperar. A gente entrou em contato com fornecedores, e minha família se uniu para quatro doses. Cada uma custava R$ 25 mil. A aplicação deveria ser de 15 em 15 dias, mas não podíamos pagar. Fiz uma aplicação em um mês e a outra só depois de 40 dias. O médico me explicou que a droga era imunoterápica. Ao invés de enfraquecer a célula cancerígena, ela fortalece o seu sistema. Um mês após o tratamento, o exame que fiz mostrou que estava limpo — lembra Yago, hoje com 23 anos.
A busca por um novo medicamento para Yago foi feita em 2016. No ano passado, a Agência Nacional de Vigilância Sanitária (Anvisa) autorizou uma série de drogas imunoterápicas, que estimulam o sistema imunológico, incluindo o que ele usou. É um passo para uma maior diversidade de instrumentos no combate ao câncer.
Nanotecnologia
Outras áreas tecnológicas também estão somando esforços em pesquisa. No Instituto de Química da Unicamp, o professor Oswaldo Luiz Alves [membro titular da Academia Brasileira de Ciências] trabalha com nanotecnologia para a melhora do tratamento.
— Isso faz parte das abordagens usadas para tratar o câncer, nas quais poderíamos chegar até os tumores e só então liberar os princípios ativos dos fármacos, com a expectativa de um aumento da eficácia do tratamento quimioterápico — aponta o professor, que reafirma a importância da pluralidade de iniciativas. — Efetivamente várias terapias estão sendo estudadas para o combate dos diferentes tipos de câncer. Muitas estão próximas de se tornar parte do arsenal disponível e poderão mostrar sua eficácia para bons diagnósticos.
Mudança de paradigma
Outra aposta da medicina é a terapia genética. Uma delas, que foi aprovada no ano passado pelos Estados Unidos, é a Car-T.
—Essa tecnologia tem sido considerada uma mudança de paradigma no tratamento de pacientes oncológicos, uma vez que obteve resultados excelentes nos testes clínicos. Pacientes que haviam tido recidiva da doença após quimioterapia e transplante de medula têm mostrado remissão — afirma Patricia Rozenchan, diretora da startup Celluris, incubada no Centro de Inovação, Empreendedorismo e Tecnologia da Universidade de São Paulo (USP), e que realiza pesquisa para desenvolver essa tecnologia no Brasil.
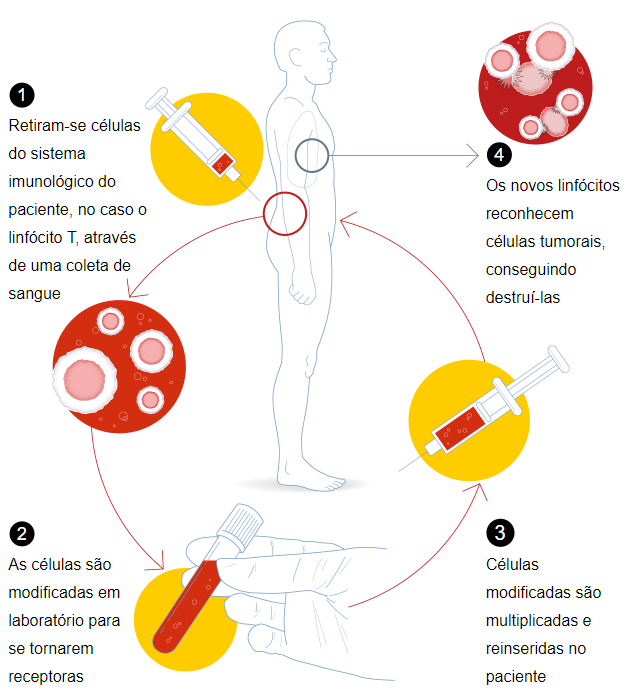
Imagem: Centro de Inovação, Empreendedorismo e Tecnologia da Universidade de São Paulo (Dra. Patricia Rozenchan) / O Globo
Nesta modalidade, as células do sistema imunológico do paciente, no caso o linfócito T, são usadas para combater o tumor. Elas são retiradas numa coleta de sangue e modificadas em laboratório para ativar uma molécula chamada receptor, que reconhecerá um marcador específico na célula tumoral. Dessa maneira, o linfócito consegue detectar a célula tumoral e gerar um ataque preciso contra ela. Uma vez modificadas, essas células T, agora chamadas de Car-T, são multiplicadas em laboratório e depois recolocadas no paciente para destruir as células tumorais, explica a especialista.
O hospital Albert Einstein, em São Paulo, está investindo em espaços para trabalhar com três frentes de terapia celular. Uma delas é o Car-T.
— A terapia celular é mais uma arma. Alguns casos não vão responder a determinados tratamentos. Por isso, precisamos cada vez mais personalizar os métodos. Além disso, a quimioterapia é o menos específico possível: ela mata a célula a boa e a célula má — aponta Gustavo Schvartsman, oncologista do hospital.
